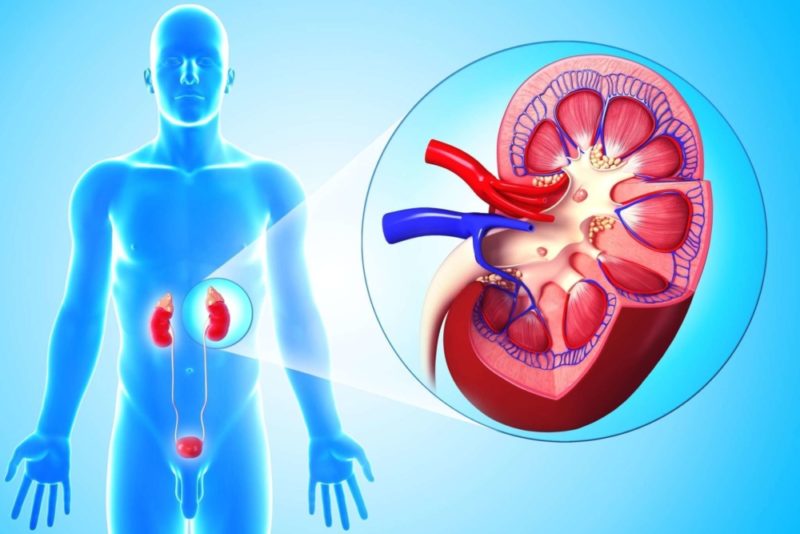
Подавляющее большинство инфекций затрагивают только мочевой пузырь. Но иногда они поднимаются выше, в почки и мочеточники, и приводят к тому, что развивается пиелонефрит. Это серьезная болезнь, последствия которой могут быть очень тяжелыми, но все-таки она довольно легко поддается лечению.
Содержание материала:
- 1 Что такое пиелонефрит и признаки его возникновения
- 2 Классификация воспалительных процессов
- 3 Симптомы и признаки недуга
- 4 Методы диагностики пиелонефрита
- 5 Лечение заболевания почек у детей и взрослых
- 6 Особенности при беременности и лактации
- 7 Последствия и осложнения при заболевании
- 8 Профилактические меры
Что такое пиелонефрит и признаки его возникновения
Пиелонефрит в подавляющем большинстве случаев – это результат осложнения от инфекции мочевого пузыря. Патологические бактерии попадают внутрь с поверхности кожи возле мочеиспускательного канала, а затем продвигаются дальше, в почечные лоханки, чашечки и паренхимы. Чаще всего случается из-за банального несоблюдения правил личной гигиены.
По статистике, пиелонефрит у женщин встречается в разы чаще. Это обусловлено тем, что уретра у них намного короче и шире в сравнении с мужчинами, поэтому патологическим микроорганизмам ничего не стоит проникнуть дальше.
Пиелонефрит у детей также встречается довольно часто (особенно до семи лет) из-за анатомических особенностей строения выделительной системы.
Иногда заболевание развивается в результате уменьшения или замедления потока мочи, что нередко встречается при гипертрофии предстательной железы, диабете или наличии камней в почках или мочеточниках. Среди распространенных причин также снижение иммунитета и нарушения нормального кровообращения.
Классификация воспалительных процессов
Есть два вида болезни:
- Острый пиелонефрит. Встречается наиболее часто. Начинается внезапно, отличается наличием ярко выраженных симптомов. При адекватном лечении никакого вреда почкам не приносит.
- Хронический пиелонефрит. Диагностируется довольно редко и чаще всего в детском возрасте. Главная причина – врожденные дефекты и аномалии почек, приводящие к частым инфекциям мочевыводящих путей. В результате в почках образуются рубцы, что со временем приводит к почечной недостаточности.
Хроническая форма может протекать практически бессимптомно. Единственным показателем может быть длительное повышение температуры в незначительных пределах.
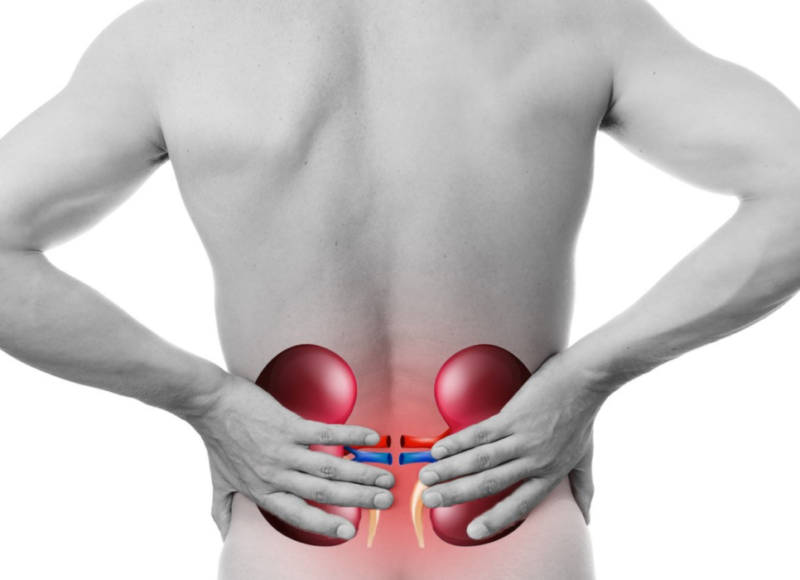
Симптомы и признаки недуга
Не заметить начало болезни практически невозможно, так как почти всегда воспалительный процесс в почках сопровождается болезненными и неприятными ощущениями.
Типичные симптомы пиелонефрита:
- боль при мочеиспускании и его учащение;
- повышение температуры (может знобить);
- сильная общая слабость, отсутствие сил;
- болевые ощущения в голове и поясничном отделе позвоночника;
- повышенное потоотделение;
- потеря аппетита;
- головокружение;
- тошнота и рвота;
- изменение внешнего вида мочи (она становится мутной, неприятно пахнет, может появиться кровь).
Иногда больные замечают, что у них отекает лицо.
Методы диагностики пиелонефрита
При появлении подобных симптомов необходимо срочно обратиться к врачу, который занимается лечением таких болезней. Это нефролог. На первом приеме он будет задавать вопросы, собирать анамнез, проведет общий осмотр и назначит необходимые анализы и обследования.
Диагностика может включать в себя такие методы:
- анализ мочи (общий или по Нечипоренко, простой способ, который позволяет узнать точное содержание лейкоцитов, эритроцитов, определить наличие или отсутствие инфекции);
- посев мочи (необходим для точного определения вида бактерий, вызвавших болезнь, и антибиотиков, наиболее подходящих для лечения);
- посев крови (показывает, не попала ли инфекция в кровь);
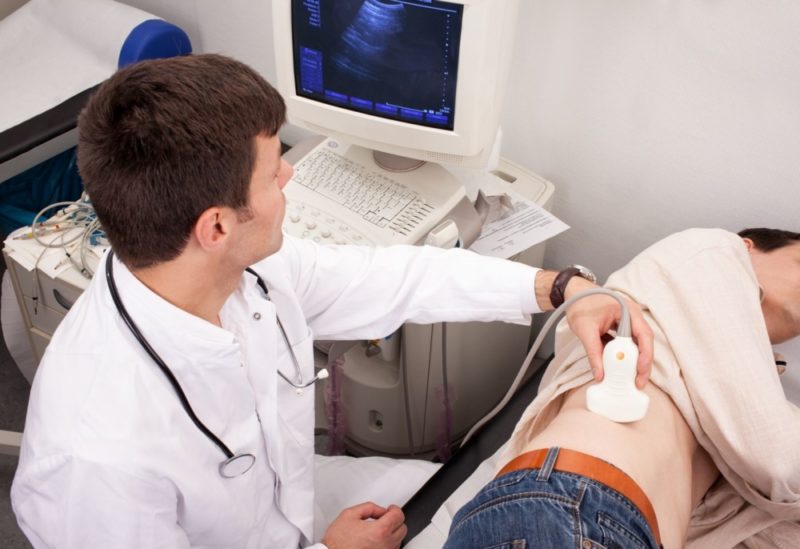
- УЗИ (назначают для выявления абсцессов, камней и других блокировок в почках, врожденных дефектов мочевыводящих путей).
Иногда пациенту еще могут посоветовать пройти компьютерную томографию. Но этот метод используют только в сложных случаях, когда трудно точно диагностировать болезнь и установить причины ее возникновения.
Лечение заболевания почек у детей и взрослых
При своевременном начале лечения болезнь быстро уходит. Госпитализация, как правило, не требуется. Только в тяжелых случаях больному могут назначить стационарное лечение и внутривенное введение лекарств для экстренного купирования симптомов и улучшения состояния.
Препараты и антибиотики
Лечение пиелонефрита немыслимо без использования антибиотиков. Курс их приема составляет не менее недели. Наиболее часто назначаемые медикаменты – Цефтриаксон, Амоксиклав, Офлоксацин.
Если беспокоят боли, пациенту дополнительно назначают обезболивающие препараты и спазмолитики. Если болезнь сопровождается осложнениями, во многих случаях приходится прибегать к хирургическому вмешательству.
После стихания острого периода иногда назначают методы аппаратной физиотерапии – парафиновые ванны для прогревания, электрофорез, магнито- и лазеротерапию.
Народные средства
Народные средства можно применять только в качестве дополнения. Чаще всего используются специально подобранные сборы трав (на основе льна, кукурузы, алтея, календулы, сосновых почек), которые помогают очистить мочевыводящие пути от микробов. Нередко советуют пить утром по стакану березового сока, в составе которого много минеральных солей и фитонцидов, способствующих восстановлению электролитного баланса и устранению инфекций.
В народе широко применяется метод лечения прополисом. На 100 г растопленного масла взять 10 г измельченного вещества и прикрыть крышкой на треть часа. Довести массу до 90 градусов и процедить. Принимать трижды в день за час до приема пищи.
Полезно употреблять капустный, тыквенный и морковный соки в умеренных количествах.
Диета при пиелонефрите
Диета при пиелонефрите не подразумевает строгого ограничения в питании.
Из меню просто следует исключить такие продукты:
- наваристые бульоны и супы;
- копчености и консервацию;
- острые блюда, пряности, специи;
- алкоголь, газированные и сладкие напитки;
- кофе;
- сладости и конфеты.
Пищу лучше всего варить, готовить на пару, тушить или запекать без образования корочки. А также обязательным условием является потребление достаточного количества жидкости – чистой воды, травяных чаев, отвара шиповника, компотов из сухофруктов, ягодных морсов и киселей. Особенно полезно пить напитки из клюквы, черники и брусники (они обладают мощным противовоспалительным действием). Это помогает предупредить возникновение обострений.
Особенности при беременности и лактации
Женщины в период беременности входят в группу риска, так как в это время увеличивается вероятность возникновения различных болезней из-за угнетенного состояния иммунной системы. Нередко пиелонефрит возникает из-за нарушения нормального оттока мочи в результате роста матки, которая оказывает сильное давление на рядом расположенные органы. Изменение гормонального баланса также нередко приводит к сбоям и нарушениям в работе многих органов женского организма, и мочевыделительная система не является исключением.
Примерно 10-12% всех будущих мам сталкиваются с этим неприятным явлением. Игнорировать это состояние опасно, так как оно может негативно повлиять на еще не рожденного малыша.
Незалеченный пиелонефрит может привести к серьезным и даже опасным для жизни последствиям:
- внутриутробному инфицированию плода;
- преждевременным родам;
- отслойке плаценты;
- гипотрофии.
К сожалению, обойтись без антибиотиков не получится, однако, назначать их должен только врач. Беременных женщин в таких случаях часто отправляют в стационар, чтобы контролировать их состояние. В любом случае считается, что вред от антибиотиков будет гораздо меньше того, который может быть нанесен младенцу самой болезнью. Будущим и кормящим мамам чаще всего назначают Гентамицин, Ампициллин и Оксациллин.
При пиелонефрите полезно много пить, однако, беременным это можно делать только в случае отсутствия отеков.
Предпочтение стоит отдавать клюквенному морсу, отвару овса, чистой воде, киселям. Кормящим мамам в этот период можно и не прерывать ГВ, так как есть препараты, которые можно применять и во время лактации. Но самой подбирать медикаменты и дозировки строго запрещено, так как многие средства могут негативно влиять на младенца.
Спать нужно на стороне, противоположной той, где находится пораженная почка. Это поможет ускорить выздоровление.
Последствия и осложнения при заболевании
Воспаление почек при своевременном лечении практически никогда не приводит к каким-то осложнениям. Но в редких случаях возможно появление острой или хронической почечной недостаточности, мочекаменной болезни, формирования очага инфекции – абсцесса. В последнем случае бессильны даже антибиотики, поэтому больным назначают нефростомию. Во время этой процедуры накопившуюся гнойную жидкость сливают через специальную трубочку, проведенную через кожные покровы на спине прямо в пораженную почку.
Профилактические меры
Меры профилактики очень просты, поэтому соблюдать их легко:
- Всегда полностью опорожнять мочевой пузырь при первых же позывах, не сдерживая их.
- Пить достаточное количество чистой воды для поддержания нормального водного баланса.
- Стараться не переохлаждаться, держать в тепле ноги и нижнюю часть тела.
- Своевременно лечить возникающие заболевания мочеполовой сферы, не надеясь, что они вдруг пройдут сами.
- Соблюдать элементарные правила гигиены.
- Отдавать предпочтение свободному нижнему белью из натуральных материалов.
- Питаться полезной и здоровой пищей.
- Регулярно проходить профилактические осмотры (этот пункт особенно касается лиц, у которых уже когда-то были проблемы с почками).
Как видно, ничего сложного нет. Без внимательного отношения к своему здоровью немыслимо поддерживать его на нужном уровне.