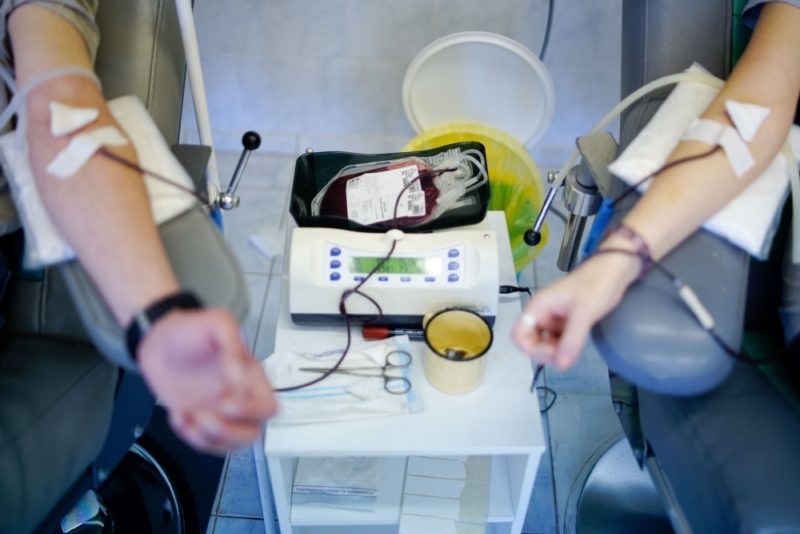
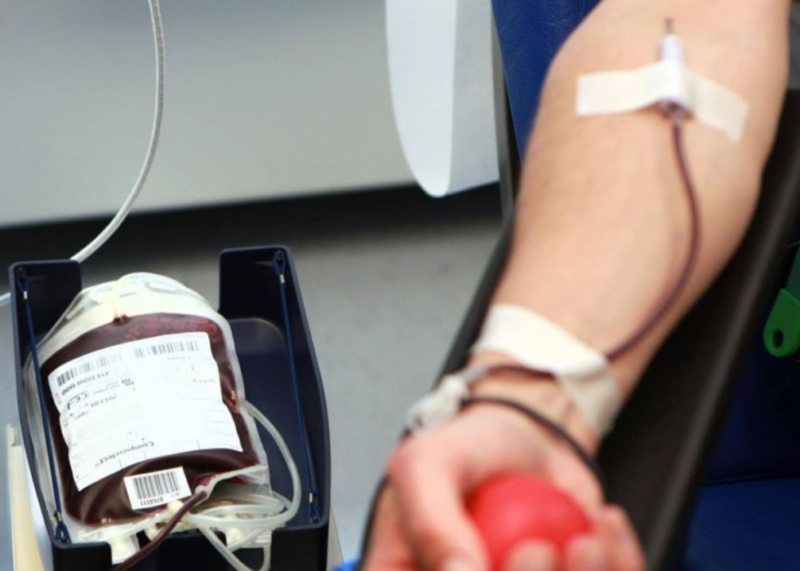
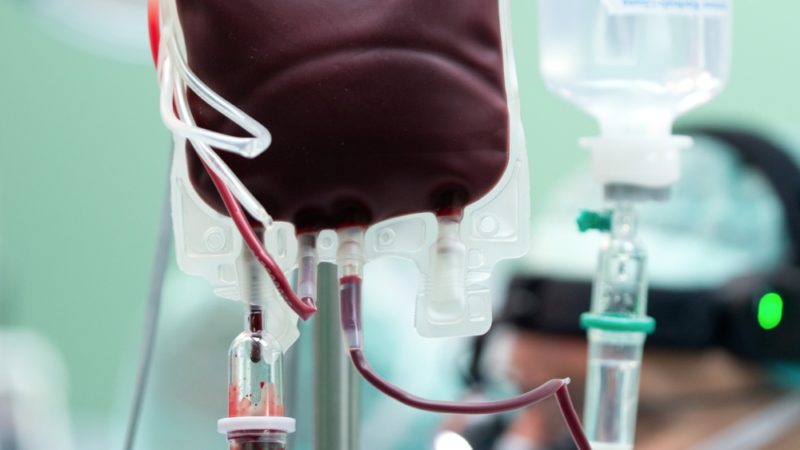
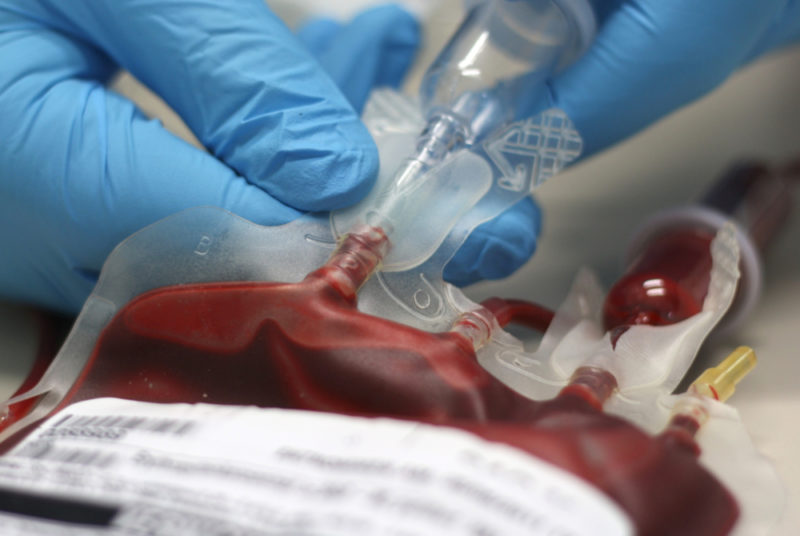
Несмотря на огромный технологичный потенциал современной медицины применение гемотрансфузии все еще остается незаменимой процедурой.
Метод, предполагающий переливание крови, считается рискованным. Однако в отдельных ситуациях с его помощью можно спасти не только здоровье, но и жизнь человека.
Содержание материала:
Что такое гемотрансфузия
Гемотрансфузией называют медицинскую процедуру, в ходе которой реципиенту переливают кровь донора — напрямую или с использованием законсервированного материала.
Первые попытки переливания крови предприняты еще в XVII веке, когда было открыто кровообращение человека. Успех в этом направлении пришел к медикам гораздо позже — после того как ученые научились различать и определять группы крови.
Забор физиологической жидкости для длительного хранения осуществляется на станциях по переливанию крови или в других специализированных учреждениях.
Процедура сдачи донорской крови происходит добровольно. Полученный материал исследуют на наличие инфекций, затем стабилизируют и консервируют с помощью специальных добавок. Кроме того, донорская кровь служит источником для получения кровяных частиц — эритроцитов, тромбоцитов и плазмы.
В дальнейшем извлеченные компоненты используются для замещения недостающих частиц в крови пациента или на их основе производят лекарственные препараты, восстанавливающие и поддерживающие объем циркулирующего кровотока.
Найти биологическую жидкость с идеальной совместимостью параметров крайне сложно. Поэтому переливание цельной крови практикуется редко — только в случаях экстренной необходимости прямой гемотрансфузии.
Виды переливания крови
Процедура гемотрансфузии различается по методу выполнения и способу подачи крови. Выбор того или иного вида переливания определяется спецификой поставленных медиками задач и состоянием здоровья пациента.
Основные способы переливания крови:
- внутривенный — базовый, наиболее распространенный вид гемотрансфузии. Выполняется путем введения катетера в подключичную вену;
- внутриартериальный — применяется в исключительных случаях, например, при остановке сердца;
- внутрикостный — кровь вводят в подвздошную костную ткань или в скелетную часть грудины;
- внутрисердечный — гемотрансфузию в левый желудочек выполняют в тех случаях, когда нет возможности применить другие способы ввода биологической жидкости;
- внутриаортальный — применяется только в экстренных ситуациях.
Прямое переливание крови предусматривает инфузию непосредственно из вены донора с применением специализированного медицинского оборудования, обеспечивающего непрерывную подачу биологической жидкости.
Непрямое переливание крови — процедура, в ходе которой используется законсервированный донорский материал.
Кроме того, существуют альтернативные виды гемотрансфузии:
- обменная, при которой у реципиента предварительно откачивают часть крови, а затем вводят донорский материал;
- аутогемотрансфузия — метод применения заранее законсервированной крови самого пациента;
- реинфузия — повторное использование крови, излитой и собранной в ходе оперативного вмешательства.
Скорость вливания биологической жидкости зависит от типа инфузии — капельной, струйной или струйно-капельной. Выбор параметров процедуры полностью находится в компетенции врача.
Биологическая проба на совместимость
Индивидуальные параметры крови у всех людей разные, даже если они близкие родственники. Исключение составляют только однояйцевые близнецы.
Поэтому чтобы избежать отторжения медики проверяют инфузионный материал на совместимость с кровью реципиента.
Как правило, биологическая проба на совместимость крови проходит в три этапа:
- пациенту струйно вливают 15 мл донорского материала;
- в течение трех минут контролируются показатели состояния реципиента — частота пульса, интенсивность дыхания, уровень артериального давления, возникновение отеков в области лица;
- при отсутствии побочных реакций процедуру повторяют еще два раза.
Если трехкратная проверка показала отсутствие осложнений, значит, вливаемая кровь совместима с биологическими параметрами пациента.
У пациентов, находящихся под наркозом, свидетельством совместимости крови считается стабильность параметров гемодинамики и общих показателей их состояния.
О наличии несовместимости свидетельствуют такие реакции, как: затрудненность дыхания, снижение давления, учащение сердцебиения, тяжесть в груди, нередко — боли в области поясницы.
Показания и подготовка к процедуре
По степени актуальности показания к гемотрансфузии разделяют на абсолютные и относительные. Абсолютным называют такое состояние больного, когда переливание крови расценивается как единственный способ его стабилизации и избежания смерти.
Применение гемотрансфузии особенно актуально при острых кровопотерях, травматическом шоке или обширных оперативных вмешательствах, вызвавших потерю большого количества крови.
К относительным показаниям относятся состояния, когда гемотрансфузия расценивается как вспомогательное, но не обязательное лечебное мероприятие.
В списке основных относительных показаний:
- анемии любой этиологии;
- воспалительные процессы, сопровождающиеся тяжелой формой интоксикации;
- нарушения свертываемости крови;
- авитаминоз, истощение организма вследствие голодания или хронической патологии;
- геморрагический диатез.
Инфузии донорской кровью позволяют заместить объем утраченной крови, восстановить газообменную функцию, усилить иммунный потенциал и обеспечить нормализацию свертывания.
Особенности подготовительного периода
Подготовка к переливанию крови призвана исключить развитие побочных реакций и осложнений, а также снизить сенсибилизацию организма.
Наиболее важным моментом подготовки к процедуре считается определение группы крови и резус-фактора пациента и донорского материала, сопоставление полученных данных.
Совместимой считается кровь одной групповой принадлежности и резус-фактора.
Кроме того, в обязанности врача входит полный сбор анамнеза пациента, а именно наличие:
- склонности к аллергии;
- хронических заболеваний;
- противопоказаний к гемотрансфузии;
- ранее перенесенных переливаний крови.
Если пациент женского пола, врач выясняет, были ли у нее роды и как они прошли. В отдельных случаях назначают дополнительное обследование на определение антител.
Кроме того, за несколько дней до процедуры пациенту рекомендуется ограничить употребление белковой пищи. А непосредственно в день переливания крови необходимо позаботиться, чтобы и кишечник, и мочевой пузырь не были заполнены.
Все перечисленные шаги подготовительного периода актуальны только при запланированном проведении гемотрансфузии.
При наличии абсолютных показаний необходимость подготовительных мероприятий к процедуре определяется врачом.
Техника переливания
Технические особенности переливания крови находятся в прямой зависимости от вида и метода выполнения гемотрансфузии.
При прямой трансфузии используется только цельный биологический материал, не содержащий стабилизаторов, сохранивший все клеточные и белковые элементы, а также характеристики свертываемости.
Прямая трансфузия предполагает соединение донорской вены с веной реципиента посредством специального аппарата, устанавливаемого между донором и реципиентом.
После пункции вены пациенту вводят небольшое количество физиологического раствора. Затем выполняют пункцию вены донора и присоединяют к игле берущую часть аппаратной трубки. Ввод крови производится порциями по 25 мл. Стандартная скорость аппаратной гемотрансфузии составляет 75 мл крови в минуту.
Специфика выполнения непрямой трансфузии
При непрямой трансфузии используют специальное оборудование — систему, оснащенную короткой и длинной трубками (резиновой или пластиковой), иглами, фильтрами и капельницей с зажимом. Такие системы относятся к категории одноразовых и выпускаются в стерильной упаковке.
Одна из игл вводится во флакон с биологическим материалом, вторая — в вену пациента. Одно из беспрекословно выполняемых медиками правил — консервированную кровь переливают только из той емкости, в которой она упакована.
Скорость введения крови регулируют с помощью зажима, которым оснащена одна из резиновых трубок. Стандартная скорость трансфузии составляет 50 капель в минуту. Гемотрансфузию завершают, если во флаконе осталось 20 мл биологической жидкости. Иглу извлекают из вены пациента, а сверху накладывают повязку с антисептиком.
Оставшиеся 20 мл крови сохраняют в холодильнике. Если у пациента возникнут осложнения, этот материал будет исследован для определения причины побочной реакции.
Трансфузионные среды и препараты
Для выполнения гемотрансфузии используют цельную кровь, а также ее клеточные и неклеточные компоненты.
Донорская кровь для прямого переливания считается наиболее эффективной трансфузионной средой. Ее существенный недостаток — быстрая свертываемость, провоцирующая возникновение тромбоэмболии.
Консервированная кровь готовится на основе цельной с добавлением стабилизирующих и консервирующих компонентов — гидроцитрата натрия, глюкозы, фосфата. Применение цельной консервированной крови уместно при обширных кровопотерях.
Главный недостаток биоматериала — короткий срок хранения и постепенная потеря функциональных свойств уже через шесть часов после заготовки.
Клеточными компонентами называют частицы, извлеченные из цельной жидкости. На их основе создаются такие трансфузионные среды, как тромбоконцентрат, эритроцитарная масса или взвесь, гранулоциты, лейкоцитная масса.
К препаратам крови комплексного действия относят неклеточные компоненты — плазму, альбумин, сыворотку, протеин, иммуноглобулины, протромбиновый комплекс, криопреципитат, аутогемофильный глобулин, фибринолизин.
Гемотрансфузия новорожденному ребенку
Переливание крови новорожденным проводят при наличии таких же показаний, как и у взрослых людей.
Наиболее частым показанием к гемотрансфузии новорожденных считается гемолитическая желтуха. Для лечения патологии назначают введение эритроцитарной массы, отделенной от тромбоцитов и лейкоцитов.
Выбор дозировки выполняется врачом в индивидуальном порядке, с учетом особенностей организма новорожденного.
Возможные осложнения переливания крови
Процедура гемотрансфузии может стать причиной развития посттрансфузионных реакций или осложнений.
Реактивные проявления — тошнота, лихорадка, цианоз губ, повышение температуры, встречаются крайне редко и обычно не вызывают дисфункций внутренних органов.
Тогда как осложнения гемотрансфузии представляют угрозу для жизни пациента, поскольку способны вызвать серьезные нарушения работы жизненно важных органов:
- воздушная эмболия — проникновение пузырьков воздуха в вену;
- тромбоэмболия — закупорка артерий сгустками крови, которые образовались во время хранения биологической жидкости;
- гемотрансфузионный шок — результат несовместимости крови по группе или резус-фактору;
- гемолиз — острый или отсроченный. Сопровождается разрушением эритроцитов;
- цитратная или калиевая интоксикации — наблюдаются при избытке стабилизирующих биоматериал веществ;
- синдром массивной гемотрансфузии — возникает при избыточном вливании крови за короткий промежуток времени;
- вирусное или бактериальное заражение.
Появление трансфузионных осложнений свидетельствует о нарушении правил проведения процедуры или применении биоматериалов, несовместимых с кровью пациента.
Противопоказания к процедуре
Количество противопоказаний к проведению переливания крови значительно превышает список ситуаций, при которых эта процедура может быть полезной. Более того, если не учесть или игнорировать противопоказания к гемотрансфузии, процедура может стать причиной тяжелых нарушений здоровья.
Проводить переливание крови категорически запрещено пациентам, у которых диагностированы:
- острая недостаточность органов — сердца, печени, почек;
- туберкулез в активной форме;
- инфаркт миокарда;
- воспаления сердечных мышц;
- пороки сердца;
- тромбозы;
- патологии мозгового кровообращения.
Зачастую гемотрансфузия — это единственный шанс спасти пациенту жизнь. И главная задача медиков — максимально снизить риск появления осложнений и нежелательных реакций.