Немногие знают о редкой болезни акромегалии, когда непропорционально укрупняются отдельные части лица и тела. На ранней стадии развитие патологии удаётся остановить, а без лечения она ведёт к нарушению функций внутренних органов, снижает качество и сокращает продолжительность жизни.
Содержание материала:
Что такое акромегалия
Патология развивается при чрезмерной секреции соматотропного гормона. У детей он отвечает за линейный рост, правильное формирование костей, мышечных тканей. У взрослых участвует в метаболизме: стимулирует синтез белка, препятствует отложению подкожного жира, регулирует обмен углеводов, поддерживает в крови уровень глюкозы.
Соматотропин продуцируют клетки верхнего отдела гипофиза, нижнего придатка головного мозга. Нормальный уровень СТГ поддерживает гипоталамус, он продуцирует пептидные гормоны соматолиберин и соматостатин. Первый стимулирует синтез и секрецию СТГ, второй подавляет.
В норме концентрация гормона меняется в течение суток: увеличивается ночью, снижается днём.
При сбое механизма регуляции количество соматотропина резко возрастает, нарушается ритм секреции, развивается нейроэндокринная патология акромегалия. Болезнь диагностируют у взрослых после 20 лет, когда заканчивается физический рост. Она сопровождается гипертрофическим диспропорциональным разрастанием мягких тканей, костей, органов.
Механизм развития и причины
У 9 из 10 пациентов акромегалию провоцирует гормонально активная аденома гипофиза. Клетки переднего отдела интенсивно размножаются, разрастаются, перерождаются в доброкачественное новообразование. Оно перестаёт подчиняться гипоталамусу, усиленно продуцирует соматотропин.
Аденома сдавливает, разрушает соседние здоровые ткани, её размер иногда превышает величину гипофиза. Появлению опухоли часто предшествуют травмы черепа, нейроинфекции, хронические воспаления лор органов. Риск развития аденомы и нейроэндокринного сбоя увеличивается, если в семье уже зафиксированы случаи заболевания.
Реже патологии предшествуют другие предпосылки:
- эктопическая секреция СТГ новообразованиями лёгких, яичников, бронхов;
- опухоли гипоталамуса, которые усиливают продуцирование соматолиберина.
Причины и симптомы акромегалии похожи на проявления гигантизма у детей и подростков. Однако в раннем и юном возрасте кости продолжают расти в длину. Ткани, органы увеличиваются равномерно, пропорции тела, конечностей, лица не нарушаются. Дети выделяются на фоне сверстников высоким ростом: у девочек-подростков он превышает 190 см, у мальчиков – 2 м. Акромегалия и гигантизм диагностируются редко: у 50 взрослых и 3 детей на 1 млн. населения.
Симптомы и признаки
О развитии заболевания сигнализируют изменения внешности:
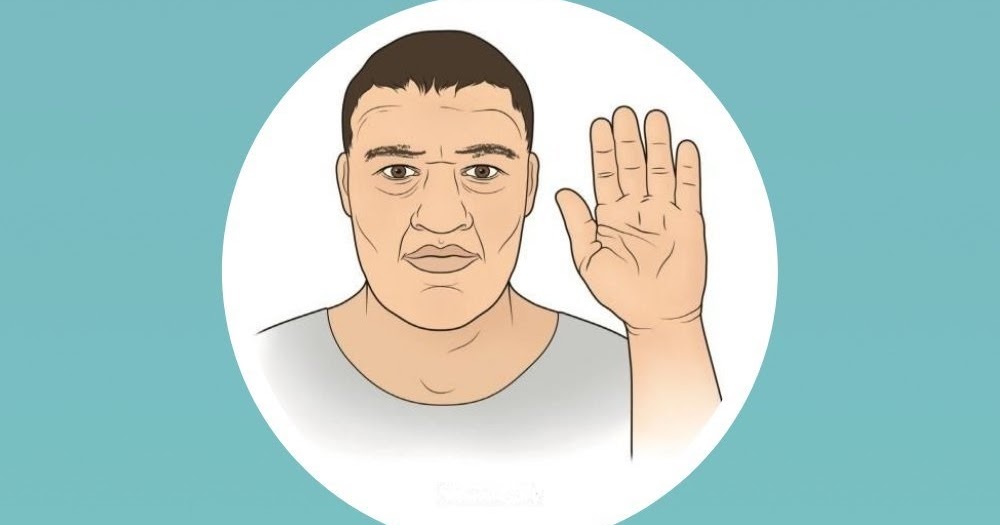
- Несоразмерно увеличиваются выступающие части лица: надбровья, нижняя челюсть, скулы, губы, нос.
- Расширяются межзубные пространства, изменяется прикус.
- Из-за гипертрофии связок, гортани грубеет тембр голоса.
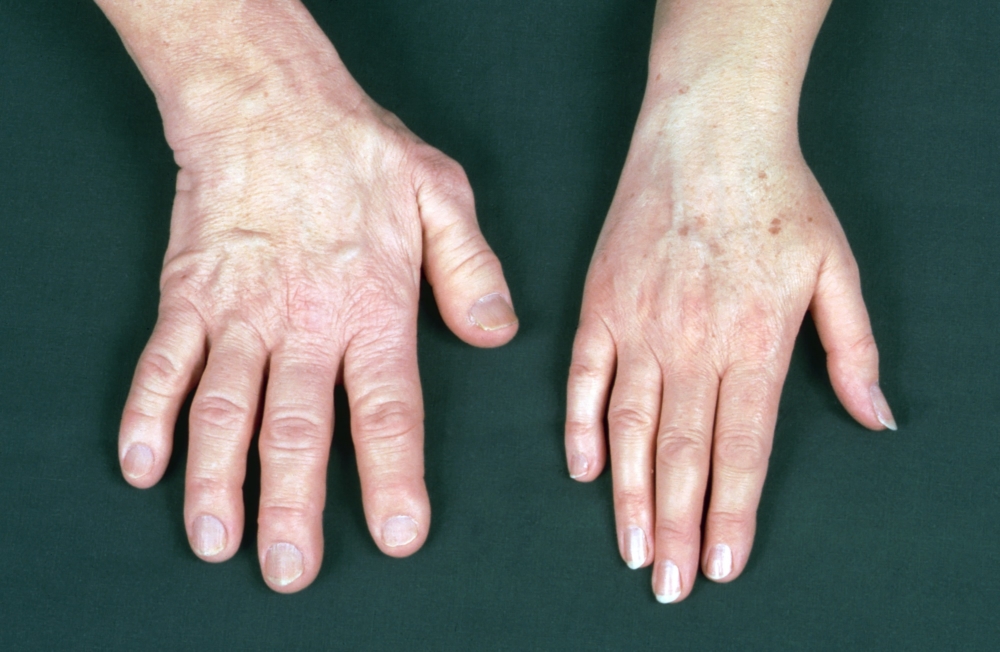
- Утолщаются стопы, запястья, пальцы, укрупняется череп. Больному приходится носить обувь, одежду на 1-2 размера больше прежних.
- Кожа уплотняется, покрывается складками.
По мере разрастания опухоли, сдавливания нервных тканей появляются неврологические симптомы, ухудшается самочувствие:
- снижается работоспособность;
- повышается внутричерепное давление, возникают головные боли, головокружения;
- падает зрение, двоится в глазах, развивается светобоязнь;
- ухудшается обоняние, слух;
- немеют руки, ноги, пальцы;
- сбивается менструальный цикл у женщин;
- развивается галакторея: из сосков выделяется грудное молоко;
- снижается потенция, половое влечение;
- усиливается потливость, повышается жирность кожи из-за увеличения числа и площади сальных, потовых желез;
- по мере разрастания хрящей, соединительной ткани снижается подвижность суставов, развивается артралгия;
- появляется синдром апноэ: короткие остановки дыхания во сне;
- повышается артериальное давление.
На медицинском обследовании обнаруживают внутренние изменения: увеличивается сердце, щитовидная железа, почки, печень, мышечные ткани. Часто деформируется скелет: расширяется грудная клетка, промежутки между рёбрами, искривляется позвоночник. У четверти больных нарушается обмен веществ, развивается сахарный диабет.
Стадии заболевания
Выделяют 4 фазы развития болезни:
- Преакромегалия. На раннем этапе внешние симптомы выражены слабо. Нарушение выявляется по количеству гормона в крови или результатам компьютерной томографии головного мозга.
- Гипертрофическая. Симптоматика ярко выражена.
- Опухолевая. Аденома сильно увеличивается, сдавливает ткани, возникают глазные, неврологические нарушения.
- Кахексия – стадия физического и психического истощения.
Болезнь развивается медленно, с начала эндокринного сбоя до появления первых симптомов проходит 5-7 лет.
Диагностические мероприятия
При подозрении на развитие болезни обращаются к эндокринологу. Предварительный диагноз врач ставит на основе внешних изменений, пальпации. Лабораторная диагностика акромегалии включает следующие анализы:
- Определение уровня СТГ. Кровь берут 3-5 раз через временные интервалы от 20 мин. до 2,5 ч. Затем вычисляют средний показатель, у здоровых людей он не больше 5 нг/мл.
- Глюкозотолерантный тест. Заборы крови делают сначала натощак, потом после введения глюкозы, затем сравнивают уровень гормона роста. У больных концентрация после приёма глюкозы повышается, у здоровых снижается. Тестом пользуются и во время лечения для оценки эффекта терапии.
- Определение ИРФ-1. Количество этого вещества отражает суточный объём соматотропина. У больных уровень выше нормы.
Для оценки изменений гипофиза назначается рентгенография черепа, МРТ или КТ мозга. Если пациент жалуется на нарушения со стороны других органов, эндокринолог дополнительно направляет на приём к другим врачам узкого профиля: кардиологу, офтальмологу, гастроэнтерологу.
Лечение болезни
Главная задача лечения акромегалии – снизить количество соматотропина до нормы. Для этого пользуются следующими способами:
- Лекарственная терапия. Больному назначают препараты, угнетающие выработку СТГ: синтетические аналоги соматостатина, антагонисты дофамина. Лекарства останавливают болезнь в начальной стадии, когда аденома не прогрессирует.
- Хирургическое вмешательство. Операцию назначают при быстром увеличении опухоли, резком ухудшении зрения. После удаления аденомы секреция гормона роста снижается. Если образование достигает гигантских размеров, потребуется повторная операция.
- Лучевая терапия. Этим методом пользуются, когда предыдущие способы лечения не привели к нужным результатам или хирургическое вмешательство противопоказано. На аденому воздействуют гамма-лучами, её развитие останавливается, но уровень гормона снижается до нормы только спустя годы.
Иногда перечисленные методы комбинируют.
Акромегалия при беременности
В медицинской литературе встречаются описания чуть больше 100 случаев беременности у женщин с аденомой гипофиза. Вынашивание плода и роды чаще протекают без осложнений. Соматотропный гормон не проникает через плаценту, поэтому ребёнок рождается без патологий.
Вопрос о безопасности медицинских препаратов остаётся открытым. Врачи не дают общих рекомендаций, учитывают тяжесть состояния, величину новообразования. Чаще советуют отложить лечение до окончания беременности. Однако женщины продолжают принимать лекарства, когда после отмены болезнь прогрессирует. Приём препаратов не отражается на развитии плода.
Профилактические меры
Риск образования аденомы и эндокринного нарушения снижается, если выполнять следующие рекомендации:
- Оберегать голову от травм, ушибов.
- Долечивать инфекции и воспаления носоглотки.
- Немедленно показаться эндокринологу при увеличении размеров конечностей, нарушении пропорций лица.
Полностью защитить себя от нейроэндокринного сбоя нельзя.
Прогноз для больного
При ранней диагностике, правильном лечении наступает стойкая ремиссия. После удаления микроаденомы у 85% пациентов содержание соматотропина уменьшается до нормы, устойчиво держится на одном уровне.
В запущенных случаях нарушаются функции сердца, печени, лёгких, развиваются осложнения:
- миокардиодистрофия;
- сердечная, гипофизарная недостаточность;
- гипертония, которая трудно поддаётся лечению;
- эмфизема лёгких;
- дистрофия печени;
- сахарный диабет;
- мастопатия;
- полипоз кишечника;
- кисты яичников;
- миомы матки;
- гиперплазия надпочечников.
После курса терапии или операции пациент наблюдается у эндокринолога, каждый год сдаёт анализы. Если заболевание не лечить, повышается риск преждевременной смерти.