Одно из самых грозных заболеваний печени – цирроз. Позднее обнаружение и несвоевременная терапия этой болезни приводит к тяжелым последствиям, поэтому очень важно знать, как проявляется недуг и как его избежать. О симптомах, предупреждении и лечении цирроза печени читайте в данной статье.
Содержание материала:
Что такое цирроз печени
Цирроз – хроническое заболевание печени. Оно представляет собой замещение рабочей ткани органа соединительной или фиброзной. В печени появляются фиброзные узлы, патологическая ткань разрастается по всей паренхиме органа. К сожалению, эти изменения необратимы, поэтому цирроз печени неизлечим.
Стадии заболевания, классификация
Болезнь имеет несколько стадий. Каждой из них присущи определенные изменения в паренхиме органа.
Выделяют 4 стадии заболевания:
- Стадия компенсации. В печени начинается воспалительный процесс, сопровождающийся омертвением участков ее тканей. Как правило, изменения не сопровождаются специфическими симптомами.
- Стадия субкомпенсации. На данном этапе воспаление прогрессирует, наблюдается замещение функциональной ткани соединительной. Появляются первые симптомы болезни, но печень еще может функционировать в обычном режиме. Далее патологическая ткань разрастается, орган становится плотнее и прощупывается при пальпации. На этой стадии возможно скопление жидкости в брюшной полости (асцит). При циррозе с асцитом характерно значительное выпячивание живота справа.
- Стадия декомпенсации. На данном этапе может развиться печеночная кома, воспаление легких, заражение крови, тромбоз вен, злокачественные образования. Возможны беспричинные кровотечения из носа.
- Терминальная стадия. Размер печени уменьшается в несколько раз, селезенка, напротив, увеличивается. Поражается головной мозг. Больной находится в коме. Чаще всего наступает летальный исход.
Есть несколько классификаций цирроза печени в зависимости от причин и особенностей течения болезни.
В этиологической систематике выделяют следующие виды цирроза:
- вирусный;
- лекарственный;
- токсический;
- врожденный;
- застойный (вызванный таковыми явлениями в сердечно-сосудистой системе);
- алиментарный (чаще развивается по причине неправильного питания);
- вторичный билиарный (развивается вследствие продолжительной закупорки желчных путей).
Когда причина заболевания не установлена, используют понятие криптогенный цирроз печени. Также выделяют первичный билиарный цирроз. Он имеет аутоиммунное происхождение.
Исходя из размера фиброзных узлов и других морфологических особенностей, различают следующие формы цирроза:
- мелкоузловая (диаметр образований менее 3 мм), чаще встречающийся при алкоголизме, закупорке желчных протоков, нарушениях кровообращения;
- крупноузлоая (размер узлов более 3 мм);
- септальная (характеризуется появлением своеобразных перегородок (септ) из соединительной ткани);
- смешанная (наблюдаются как крупные, так и мелкие узлы).
Существует также так называемая классификация Чайлда-Пью. Согласно данному оценочному методу, каждому классу заболевания соответствует определенное количество баллов, которые присваиваются с учетом неких параметров, характеризующих течение болезни.
В соответствии с данным способом систематизации выделяется 3 класса цирроза:
- А – компенсированный цирроз. Больные с циррозом данного класса имеют максимально благоприятный прогноз. Продолжительность их жизни составляет до 20 лет, выживаемость после операции — около 90%.
- В – субкомпенсированный. Больные имеют шанс дожить до 10 лет, выживаемость после хирургических мероприятиий – 70%.
- С – декомпенсированный. Продолжительность жизни пациентов составляет 1–3 года, выживших после операции — 18%.
В данной классификации учитываются такие показатели, как концентрация билирубина и альбумина в крови, протромбиновое время, наличие/отсутствие и степень асцита, поражения головного мозга.
Причины развития, симптомы болезни
Ведущая причина цирроза печени – алкоголизм. У лиц, которые в течение 5–10 лет злоупотребляют спиртным, в 35% случаев диагностируется цирроз. Чаще он обнаруживается у мужчин, чем у женщин. Это обусловлено большей распространенностью алкоголизма среди представителей сильного пола.
Другими причинами патологии являются:
- гепатиты В, С, D;
- долгий прием препаратов, оказывающих гепатотоксическое влияние (метотрексат, изониазид и другие);
- болезни сердца и сосудов, сопровождающиеся застоем крови;
- аутоиммунный гепатит (состояние, при котором иммунитет атакует здоровые клетки организма, принимая их за патогены);
- генетические нарушения (гемохроматоз, болезнь Вильсона);
- бактериальные и паразитарные заболевания (бруцеллез, описторхоз, токсоплазмоз и прочие);
- сужение желчных протоков, застой желчи.
В самом начале недуг часто протекает бессимптомно. Его неспецифические признаки (незначительные нарушения пищеварения, вялость) часто списывают на неправильное питание и хроническую усталость.
По мере прогрессирования болезни присоединяются следующие симптомы цирроза печени:
- болезненность в правом боку;
- чувство тяжести в желудке (даже после употребления малого количества пищи);
- зуд кожных покровов;
- высокая температура тела;
- признаки нарушения работы желудочно-кишечного тракта (метеоризм, нарушение стула и прочее);
- носовые кровотечения;
- желтушность кожи;
- асцит;
- специфические изменения формы пальцев рук («барабанные палочки») и ногтей («часовые стекла»);
- сосудистые «звездочки»;
- потеря веса;
- краснота ладоней;
- возможно набухание грудных желез у мужчин.
Многие из перечисленных симптомов характерны не только для цирроза, но и для некоторых других болезней печени.
Диагностика
Диагноз ставится врачом – гастроэнтерологом или гепатологом. Первым этапом обследования является опрос и осмотр пациента.
Далее применяются лабораторные и аппаратные способы исследования:
- общий анализ крови (для цирроза характерно снижение числа лейкоцитов и тромбоцитов, низкий уровень гемоглобина);
- биохимический анализ крови (выявляется повышенный уровень билирубина, солей, высокая активность ферментов печени и др.);
- УЗИ и компьютерная томография органов брюшной полости;
- МРТ печени;
- доплерометрическое исследование сосудов печени.
Заключительный диагноз ставится после проведения биопсии, которая необходима для оценки изменений на клеточном уровне, выяснения причины недуга и определения схемы лечения.
Лечение цирроза печени
Так как цирроз печени — неизлечимая болезнь, терапия необходима для повышения качества жизни больного, увеличения ее продолжительности и предупреждения осложнений. Важное составляющее терапии — диета при циррозе печени. Исходя из особенностей течения заболевания, пациентам рекомендуется специальный стол. Категорически запрещается употребление спиртного.
Для лечения применяются медикаментозные и хирургические методы. Как дополнение к основной терапии, можно использовать народные средства. Большую роль при этом играет лечебное питание. Рацион должен быть сбалансирован. В случае высокого риска возникновения почечной недостаточности, следует ограничить белковую пищу, при асците – соль.
Лучшие медикаментозные препараты
При циррозе могут применяться различные комбинации медикаментозных средств. На первой стадии лекарственная терапия не требуется. Больному показаны витамины, диета и здоровый образ жизни. Данные меры позволяют значительно замедлить прогрессирование болезни.
На более поздних этапах применяют несколько основных групп препаратов:
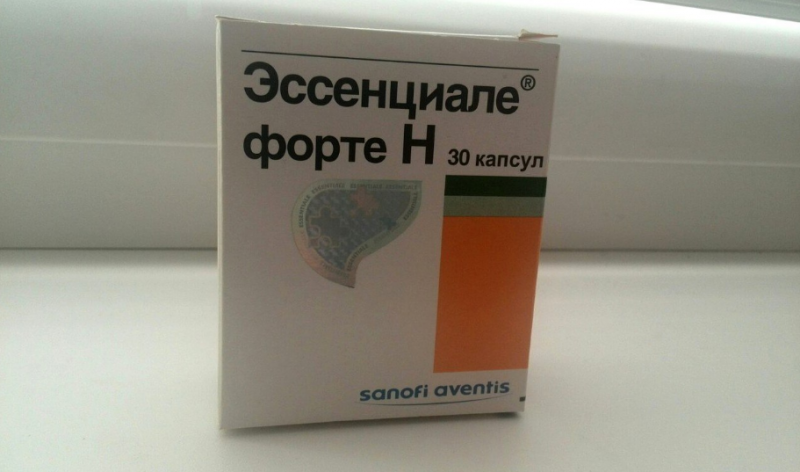
- гепатопротекторы («Эссенциале Форте Н», «Эссливер», гепатопротекторы животного и растительного происхождения);
- интерфероны (в случае вирусного цирроза);
- глюкокортикостероиды (преднизолон);
- дезинтоксикационные;
- витамины (препараты, содержащие витамины группы В, А, С, Е, липоевую кислоту);
- диуретики (фуросемид).
Многие медикаменты, применяемые при циррозе, обладают комплексным действием. Ниже представлены наиболее результативные и часто назначаемые средства, оказывающие сразу несколько лечебных эффектов.
- Урсодезоксихолевая кислота («Урсосан»). Желчная кислота, обладающая свойствами гепатопротектора и иммуномодулятора. Оказывает желчегонное действие, способствует разрушению холестериновых камней.
- Орнитин («Гепа-мерц»). Аминокислота, оказывающая гепатопротекторный и дезинтоксикационный эффекты. Снижает концентрацию аммиака в крови.
- Адеметионин («Гептрал»). Восстанавливает клетки печени, оказывает антифиброзирующее, детоксикационное действие.
И также при циррозе могут назначаться лекарства, необходимые для лечения осложнений, снятия симптоматики и устранения факторов, спровоцировавших болезнь (обезболивающие, ферменты и прочие).
Физиотерапевтическое лечение
При циррозе, как и при многих других нарушениях работы печени, противопоказаны физиопроцедуры. Такое лечение не оказывает положительного действия при заболевании, а усугубляет его течение. Метод в отдельных случаях может назначаться при неактивных формах гепатитов.
Хирургическое вмешательство
При выраженном асците на фоне цирроза производится прокол брюшной стенки и удаление скопившейся жидкости. Это относительно безопасная и эффективная операция.
При синдроме портальной гипертензии (повышенное давление в системе воротной вены) на фоне цирроза проводится шунтирование коллатеральных сосудов. Операция заключается в создании альтернативного кровотока в обход пораженных участков сосудов.
Кардинальным методом устранения цирроза является пересадка донорского органа. Операция проводится лицам с быстро прогрессирующим заболеванием, печеночной недостаточностью и обширными поражениями печени.
Народные средства
В качестве дополнения к основному лечению можно применять методы народной медицины. Важно помнить, что цирроз – опасное заболевание, поэтому использовать данные средства можно исключительно с разрешения врача. Ниже представлено несколько способов нетрадиционной медицины для лечения данной патологии.
- Овощные соки Нормана Уокера. Натуропат из США, именем которого назван продукт, известный знаток в области лечебных свойств соков из овощей. При циррозе он предлагал следующие сочетания: сок моркови, огурца и свеклы смешивают в пропорции 10:3:3; сок моркови и шпината соединяют в пропорции 10:6; в морковный сок добавляют 2 столовые ложки черной редьки. Любая из перечисленных смесей выпивается в количестве не менее 600 мл в сутки за несколько подходов.
- Шрот расторопши. Порошок употребляют внутрь по половине чайной ложки до 5–6 раз в день, запивая водой.
- Куркума. Для лечения в стакан теплой воды добавляют 5 г измельченного растения. Употребляют по половине стакана дважды в день до еды.
- Овес. Два стакана зерен заливают кипятком и оставляют на 2 часа, затем пьют, как чай.
- Настойка прополиса. Первые 10 дней в 100 мл питьевой воды добавляют по 10 капель жидкости, пьют раз в сутки. Далее с каждым днем увеличивают количество капель на одну, пока не будет достигнут максимум – 50 капель. Затем аналогично снижают дозировку по капле в день.
Лечение народными средствами в комплексе с основной терапией способствует значительному улучшению состояния пациента.
Последствия и прогноз
Самым серьезным последствием цирроза является острая печеночная недостаточность, которая требует немедленной медицинской помощи. Хроническое течение болезни без соответствующей терапии приводит к печеночной коме и гибели больного.
Кроме того, при циррозе печени часто возникают следующие осложнения:
- асцит;
- портальная гипертензия;
- почечная недостаточность;
- онкологические болезни печени;
- осложнения на фоне присоединившейся инфекции.
При раннем обнаружении цирроза, соблюдении всех предписаний врача и устранении причин болезни, прогноз сравнительно благоприятный. Алкогольный цирроз при систематическом употреблении спиртного быстро прогрессирует и ведет к опасным осложнениям. При асците прогнозируемая выживаемость составляет от 3 до 5 лет.
Профилактические меры
Меры для предотвращения возникновения цирроза печени достаточно просты:
- ограниченное употребление спиртного;
- своевременная и эффективная терапия болезней печени, в том числе вирусных гепатитов;
- правильное питание;
- подвижный образ жизни.
Кроме того, следует избегать приема лекарств без назначения врача и воздействия на организм ядовитых веществ.
Несмотря на то что излечить цирроз полностью не могут даже самые эффективные средства, замедлить его прогрессирование и предотвратить развитие грозных осложнений вполне возможно благодаря ранней диагностике. Поэтому крайне важно своевременно обращаться к специалистам.