Аритмия – сбой в работе сердца, вследствие чего оно начинает сокращаться неправильно: быстрее, медленнее, неритмично, нерегулярно. В норме чсс составляет 60-80 ударов для взрослого, у детей частота сокращений связана с возрастом — чем младше ребенок, тем энергичнее бьется его сердце Симптомы аритмии зависят от вида произошедшего сбоя и от основной причины, которая спровоцировала нестабильность работы миокарда. Проявления болезни обусловлены типом сбоя и степенью развития патологии.
Содержание материала:
Что такое аритмия сердца
Термин «аритмия» объединяет в себе различные по механизму возникновения и симптоматике нарушения деятельности сердца. Они возникают вследствие сбоя в работе системы, которая генерирует электрический импульс и проводит его в миокард. Как результат, нарушается правильное сердцебиение – синусовый ритм – появляются лишние удары, замедляется или ускоряется пульс.
- экстрасистолия – внеочередные удары сердца;
- тахикардия – ускоренное сердцебиение;
- брадикардия – замедленное сердцебиение.
Аритмия проявляется как самостоятельное заболевание, так и является признаком патологии различных органов.
Для корректного лечения важно правильно определить первопричину, поэтому при выявлении сбоев в работе сердечно-сосудистой системы, нужно пройти комплексное обследование всего организма.
В чем заключается опасность
Опасность заболевания заключается в том, что при отсутствии корректного и своевременного лечения аритмия осложняется угрожающими жизни состояниями:
- потеря сознания;
- стенокардия – спазм сосудов, которые кровоснабжают ткани сердца;
- тромбоэмболия – закупорка сгустком крови просвета сосуда;
- отек легких;
- острая или хроническая недостаточность работы сердца;
- внезапная остановка сердцебиения.
Если такому больному не будет оказана экстренная помощь, исход может быть летальным. Поэтому нельзя игнорировать даже незначительные сбои в работе миокарда.
Причины и факторы риска
У некоторых людей существует повышенный риск развития аритмии, поскольку в их жизни присутствуют факторы, негативно влияющие на работу сердечно-сосудистой системы:
- курение (активное и пассивное);
- частое употребление алкоголя;
- преобладание жирной, жаренной пищи в рационе;
- наличие скрытых болезней сердца – приступы ишемии, инфаркты, перенесенные на ногах;
- неконтролируемый прием некоторых медикаментов, например, теофилина;
- гипер- или гипоактивность щитовидной железы;
- преклонный возраст;
- излишек массы тела;
- частое употребление стимуляторов – кофе, энергетики;
- плохая наследственность;
- изнуряющая работа;
- постоянный стресс.
Кроме того, большое значение имеет пол пациента. По статистике мужчины практически в два раза чаще страдают от аритмий, чем женская часть населения.
Одних только факторов риска недостаточно для развития болезни — должен появиться триггер. Причины аритмии делят на две категории – органические (связанные с патологией сердце) и функциональные. К первым относятся все заболевания, которые вызывают патологические изменения в миокарде: миокардит, кардиомиопатия, кардиосклероз, пороки и травмы сердца, кардиальная недостаточность кровообращения.
К функциональным аритмиям относят такие виды патологии:
- нейрогенные – возникают вследствие активизации симпатической или парасимпатической нервных систем;
- дисэлектролитные – развиваются при нарушениях электролитного баланса в организме;
- ятрогенные – их основная причина кроется в передозировке лекарственными средствами;
- механические – появляются при механическом воздействии на грудную клетку (удар током, падение);
- идиопатические – возникают сами по себе, без видимой причины, их относят к наследственным аритмиям.
Функциональные сбои обычно проходят легче и не требуют госпитализации в стационар и специального лечения. Исключениям являются частые приступы идиопатических аритмий, а также механические повреждения грудной клетки.
Виды аритмий
Аритмия – это общее название огромного количества патологических состояний, которые имеют различную природу и клинику. Всех их связывает один признак – нарушение ритма сердца.
- Вагусная аритмия – развивается из-за повышения тонуса парасимпатической нервной системы. Симптоматика обычно появляется в ночное время или после переедания. И также сбой сердечного ритма может спровоцировать туго завязанный галстук или затянутый ремень. Никогда не возникает вследствие нервного напряжения. Пульс замедляется до 50–40 уд/мин.
- Легочная аритмия – последствие хронической легочной гипертензии. Может проявляться как тахикардией, так и брадикардией, часто присоединяется экстрасистолия. В тяжелых случаях чсс может доходить до 300 уд/мин.
- Систолическая аритмия является признаком серьезных проблем с сердечно-сосудистой системой. Характеризуется бради- или тахиаритмией, приступами фибриляции (трепетанием) предсердий и желудочков.
- Медикаментозная аритмия – возникает после передозировки препаратами, которые влияют на работу миокарда. В зависимости от группы медикаментов, также проявляется ускоренным или замедленным сердцебиением, трепетанием сердца, внеочередными сокращениями. Без оказания надлежащей помощи развивается блокада и наступает смерть.
- Наджелудочковая аритмия – проявляется фибриляцией предсердий, тахикардией. Часто становится причиной остановки сердца.
- Мерцательная аритмия – один из наиболее опасных видов, характеризуется сердцебиением 200–500 ударов в минуту.
- Синусовая аритмия – может быть физиологической и патологической, но во время приступов всегда сохраняется правильный синусовый ритм. Проявляется тахи- или брадикардией, которые зачастую никак не влияют на общее состояние пациента.
Симптомы у взрослых и детей
Для тахиаритмий характерны жалобы на учащенный пульс, головокружение, пульсацию в висках, одышку, появление внезапной слабости, болезненность в груди. В запущенных случаях больной теряет сознание, возникает остановка сердца.
При брадиаритмии пациенты жалуются на общую слабость, проблемы с работоспособностью, «ватные» ноги, потемнение в глазах, головокружения, понижение артериального давления, боль в груди.
Симптомы мерцательной аритмии сердца несколько отличаются от остальных типов болезни, к ним относят:
- сердцебиение до 500 ударов/минуту;
- учащенное мочеиспускание;
- снижение объема и силы сердечного выброса;
- возникновение панических атак.
Пациент говорит о слабости в теле, дрожи. Пульс определяется очень частый и хаотичный.
Клиническая картина аритмий у детей неспецифична, заподозрить наличие патологических изменений у младенца можно по таким признакам:
- бледность или синюшность кожи;
- беспокойное поведение;
- отказ от груди, вялое сосание;
- нестабильный сон;
- пульсация шейных вен.
В более старшем возрасте стоит обратить внимание на повышенную утомляемость, приступы головокружений и обмороков, плохую переносимость даже незначительных физических нагрузок.
Патология при беременности
Симптомы аритмии у женщин во время беременности проявляются из-за повышенной нагрузки на сердце и сосуды, которая возникает в связи с потребностью обеспечивать не только кровоснабжение своих органов, но и будущего малыша. Кроме того, аритмия может развиваться под воздействием гормональных и электролитных изменений в женском организме.
Нарушения усугубляются с увеличением срока гестации, поэтому важно регулярно наблюдаться у специалиста и проходить обследования.
Беременных с аритмиями обычно родоразрешают оперативным путем, чтобы исключить нагрузки на сердце во время потуг.
Диагностика
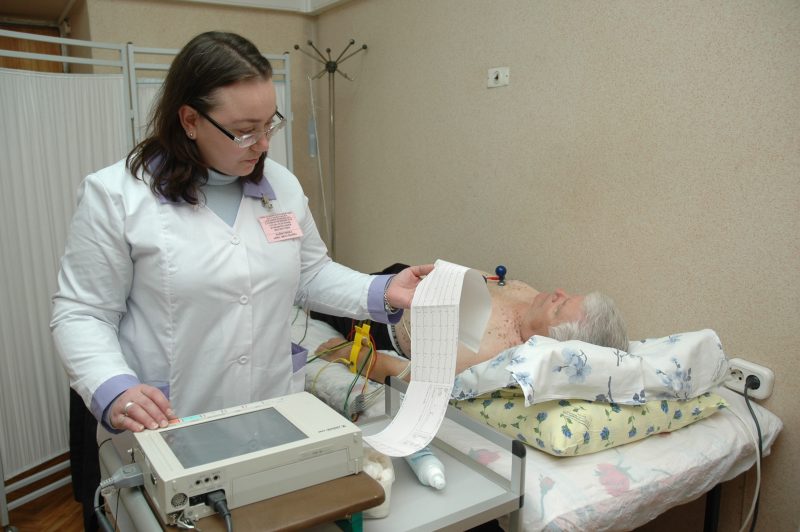
Для диагностики используют дополнительные методы – ЕКГ, измерение АД, нагрузочные тесты и прочее. Во время терапии прибегают к консервативным (медикаментозным) и оперативным методам лечения.
Диагностика аритмии осуществляется на основе жалоб и дополнительных методов исследования. Главным из них является электрокардиограмма. Она позволяет распознать тип нарушений и степень поражения миокарда. Иногда, когда для проявления клинической картины нужен стимул, проводят регистрацию сердечных импульсов во время физических нагрузок. При нечастых приступах аритмии, больному устраивают суточный мониторинг АД и сердцебиения.
Для выявления причины сбоя назначают общеклинические обследования, рентген, МРТ, ультразвук.
Лечение нарушения ритма сердца
Лечение аритмии должно основываться на первопричине ее возникновения. Физиологический тип изменений обычно не требует вмешательства и проходит самостоятельно. Незначительные, неосложненные сбои корректируются путем приема медикаментов. Серьезные изменения ритма, которые сопровождаются потерей сознания, остановками сердца, требуют оперативного вмешательства и установки искусственного водителя ритма.
Медикаментозная терапия
От большинства аритмий можно избавиться без медикаментов просто изменив образ жизни: отказаться от кофе и табака, заняться спортом, избегать стрессов.
Если же это не помогает, врачи назначают противоаритмические препараты:
- мембраностабилизаторы – ритмилен, тримекаин, этмозин;
- блокаторы каналов кальция – нифедипин, амлодипин;
- ингибиторы реполяризации – амиодарон;
- холиноблокаторы – атропин;
- бетаблокаторы – талинолол.
И также применяют препараты калия и средства из группы сердечных гликозидов. Не стоит самостоятельно подбирать себе лечение, поскольку терапия проводится по специальной схеме, которую составляет врач.
Народные средства
Нетрадиционная терапия не может использоваться в качестве основного лечения, однако к ее методам можно прибегать одновременно с приемом медикаментов.
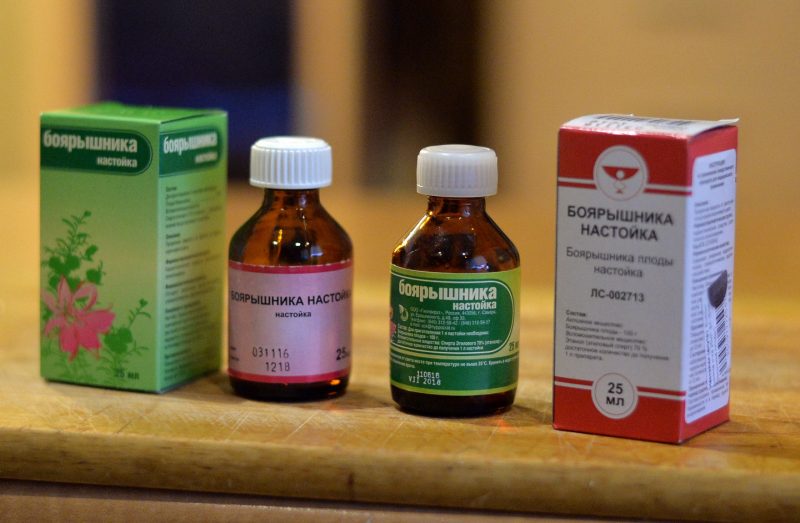
При брадиаритмии помогают настойки лимонника, элеутерококка, эхинацеи. При тахиаритмии показано применять средства на основе адониса, боярышника, валерианы. Хорошо зарекомендовало себя иглоукалывание.
Перед тем как использовать какой-либо народный рецепт, следует проконсультироваться с врачом. Специалист проверит эффективность выбранной методики, а также ее совместимость с основным лечением.
В каких случаях необходима операция
Операцию необходимо проводить пациентам, которые обладают высоким риском развития остановки сердца: при чсс меньше 40/мин, при частых приступах мерцательной аритмии, при регулярных потерях сознания, а также если в анамнезе уже отмечены случаи остановки сердца.
В детском врачи возрасте стараются обойтись без оперативного вмешательство, если нет органических поражений миокарда или врожденных пороков. Это связано с тем, что со временем функциональная аритмия может пройти сама. Однако такой ребенок должен состоять на учете у кардиолога и регулярно проходить обследования, чтобы не упустить возможные ухудшения состояния.
Последствия и прогнозы
Прогноз заболевания зависит от его вида. Некоторые аритмии никак не угрожают здоровью пациента, а другие могут спровоцировать развитие инфаркта, тромбоз и смерть. Наиболее опасной считается патология, которая сопровождается трепетаниям сердца.
При адекватном лечении неосложненных аритмий – прогноз благоприятный, однако больному нужно будет всегда и постоянно принимать противоаритмические препараты.
Оперативное вмешательство улучшает качество и продолжительность жизни пациента.
Меры профилактики
Чтобы снизить риск появления аритмии, нужно отказаться от табака, умеренно употреблять кофе и алкоголь, заниматься посильными видами спорта, не есть много жаренного, жирного и соленого. И также важно регулярно проверять свой организм и устранять факторы, негативно влияющие на работу сердца и сосудов.